جدول المحتويات
طريقة تكون الشامات
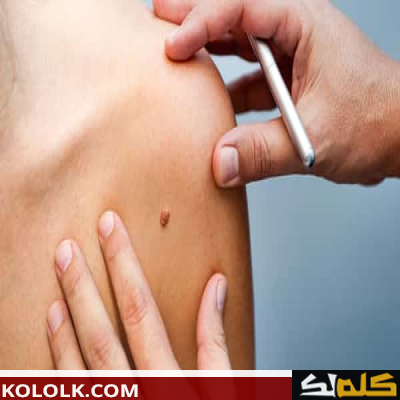
عند تجمع مجموعة من الخلايا الميلانية مع بعضها البعض فإنها تقوم على تكوين ما يعرف بالشامات، حيث أنها تظهر في العادة على سطح الجلد، وتعمل هذه الخلايا على إفراز صبغة الميلانين المسئولة بشكل كبير عن لون الجلد، وعندما تتكتل الخلايا مع بعضها فإنها تقوم على منح نفسها اللون الغامق الذي تُشتهر به، وعلى الأغلب يولد الشخص وعلى جلده مجموعة من الشامات ولكنها في العادة تتطور وتتغير مع مرور الوقت فبعضها يتلاشى ويختفي والبعض الآخر يحدث تغير بلون أو شكل، كما أن للشامات نوعان أحدهما حميد والآخر سرطاني، وفي هذا المقال سنعرض معلومات عن الشامات السرطانية.
معلومات عن الشامات السرطانية
- يتميز هذا النوع من الشامات بأنها تتسع وتكبر مع مرور الوقت.
- يكون لون هذه الشامات في كثير من الأحيان متصبغ، كما أنها تأتي بألوان عدة.
- يكون شكل الشامات السرطانية غير مستديرة كما أنها تكون مشوهة.
- تُسبب هذه الشامات النزف كما أنها تُخرج إفرازات.
- يكون حجم هذه الشامات أكبر من ستة ملليمتر أي أنها أكبر من الحجم الطبيعي للشامات.
- الشامات الخبيثة لا تتضح بدايتها من نهايتها حيث أنها لا تكون حادة مثل الشامة العادية.
إقرأ أيضا : معلومات عن الأورام السرطانية
أنواع الشامات
- الشامة الشاذة
- الشامة الهالة
- الشامة الصبغية المكتسبة
- الشامة الزرقاء
- الشامة الصبغية الخلقية.